Piaghe da decubito: cause, sintomi e prevenzione

Rapida introduzione ai nostri temi
Le piaghe da decubito sono ulcere provocate dalla pressione che spesso si sviluppano nelle persone allettate. In questo caso, il peso corporeo preme intensamente su alcune parti del corpo a causa della prolungata posizione sdraiata. I punti più comuni in cui si sviluppano le piaghe da decubito sono, ad esempio, il coccige e i talloni. La pelle è sottoposta a una pressione così forte che si forma una ferita aperta, all’origine di un forte dolore. Se la pressione viene ridotta, di solito l'area guarisce in poche settimane con un'attenta cura. Il sito della ferita viene trattato con medicazioni, a volte chirurgicamente nei casi più gravi. Talvolta gli agenti patogeni penetrano nella ferita e possono causare sepsi: in questo caso, di solito si ricorre agli antibiotici.
Che cosa sono le piaghe da decubito?
Piaghe da decubito è il termine tecnico per indicare le ulcere da pressione sul corpo che spesso si manifestano come una ferita aperta. Le persone che sono limitate nei movimenti, ad esempio perché malate, paralizzate o deboli, spesso rimangono a lungo nella stessa posizione e ciò esercita una forte pressione su alcune parti del corpo arrivando a danneggiare la pelle. La ferita che ne deriva è solitamente localizzata. Sono colpite soprattutto le persone anziane: si pensi che in ospedale, circa il 30% di questo gruppo di pazienti sviluppa ulcere da pressione.
Quali sono i sintomi delle piaghe da decubito?
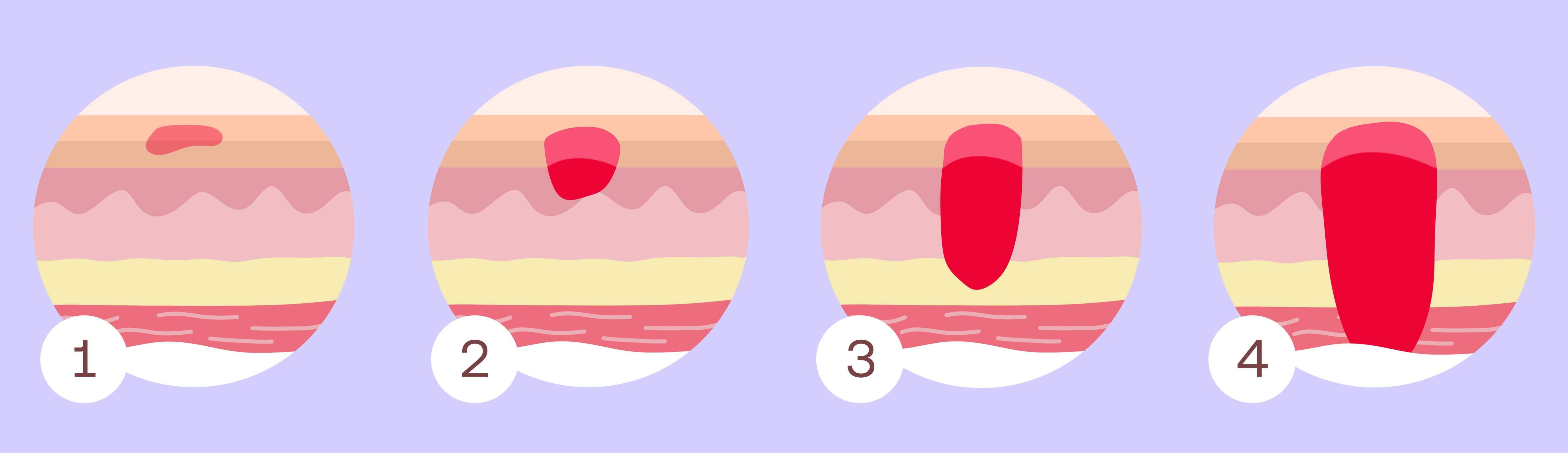
L'ulcera da decubito provoca spesso un forte dolore. La piaga da decubito può essere suddivisa in diversi gradi di gravità, per cui si distinguono quattro stadi. Questi sono:
- Stadio 1: la pelle è arrossata ma non presenta lesioni. L'area può essere più dura o più morbida rispetto a quelle circostanti e anche più calda o più fredda.
- Stadio 2: la pelle è lesionata superficialmente. I primi strati di pelle risultano consumati e l'ulcera assomiglia a una vescica.
- Stadio 3: la ferita diventa molto profonda e talvolta raggiunge lo strato di grasso, che risulta quindi visibile. Il tessuto è gravemente danneggiato e parzialmente morto (necrosi).
- Stadio 4: tutti gli strati della pelle e il tessuto circostante sono gravemente danneggiati. Le ossa e i tendini sono visibili.
Inoltre, le ulcere da pressione rappresentano un grande peso psicologico per molte persone. Le persone affette spesso si isolano a causa del senso di vergogna ed evitano i contatti sociali. Non di rado, di conseguenza, si sviluppa una depressione che richiede un supporto psicoterapeutico.
Come si sviluppano le piaghe da decubito?
Le piaghe si sviluppano quando la stessa posizione del corpo viene mantenuta per un lungo periodo di tempo e quindi viene esercitata una forte pressione su singole parti del corpo: un meccanismo che interviene sulla circolazione sanguigna, alterandola nel tempo. Di conseguenza, l'apporto di ossigeno e sostanze nutritive ai tessuti circostanti non è più sufficientemente garantito e la pelle si assottiglia in questa zona, fino al formarsi di una ferita. Se la pressione persiste, è possibile che il punto coinvolto provochi dolore.
Le aree più comuni in cui si forma una piaga da decubito sono quelli in cui le ossa si trovano direttamente sotto la pelle e non è disponibile uno strato di grasso che funga da cuscinetto per alleviare la pressione. Tali punti sono ad esempio: il coccige, il tallone, l’anca, la scapola, l’orecchio e la parte posteriore della testa.
Anche le condizioni esterne hanno un ruolo nel determinare se e quanto rapidamente si possa sviluppare una piaga da decubito. Un peso hanno la natura della superficie di contatto e la presenza di elementi di attrito. Anche la corporatura e il peso corporeo sono fattori individuali che contribuiscono allo sviluppo: un peso corporeo elevato aumenta la pressione sulla zona cutanea interessata e la sollecita maggiormente rispetto alle persone più leggere. Altrettanto, un peso corporeo troppo basso (malnutrizione) fa sì che non ci siano cuscinetti di grasso ad assorbire parte della pressione.
Altri fattori di rischio che rendono più probabile lo sviluppo di piaghe da decubito sono:
- Paralisi con conseguente limitazione dei movimenti.
- Diabete: i pazienti affetti da diabete sviluppano talvolta neuropatie, cioè disturbi dei nervi, il che significa che il dolore è di solito appena percepito.
- Disturbi circolatori.
- Incontinenza (debolezza della vescica).
- Assunzione di liquidi troppo scarsa.
- Infezioni.
Come fa il medico a diagnosticare le ulcere da pressione?
Il medico è in grado di diagnosticare le piaghe da decubito effettuando la cosiddetta anamnesi della ferita: questa viene esaminata in base a elementi quali la posizione, le dimensioni, la profondità e l'odore. A seconda delle condizioni della lesione, si determina il grado di gravità e si avviano varie fasi di trattamento. A partire dalla fase 2, di solito viene effettuato un esame con tampone per determinare l'eventuale presenza di un'infezione.
In alcuni casi, lo stadio non può essere determinato, perché la ferita è coperta da croste (uno strato protettivo naturale del corpo), che rendono difficile vederne la profondità. Spesso ciò è possibile solo una volta che questa è stata rimossa.
Come tratta il medico le piaghe da decubito?
L'obiettivo del trattamento delle piaghe è quello di alleviare il punto di pressione per consentirne la guarigione. A seconda della gravità, una terapia efficace può durare da poche settimane a un decorso cronico di diversi mesi. La terapia eziologica e la terapia locale sono i due approcci su cui ci si basa e che vengono coordinati in parallelo.
Terapia eziologica
Alleviare la pressione: se è stata diagnosticata un'ulcera da decubito, è importante innanzitutto eliminare lo schiacciamento sulla zona interessata. L'obiettivo è quello di ripristinare il flusso sanguigno e di impedire che venga esercitata ulteriore pressione sul quel punto. Esistono diverse opzioni per alleviare la pressione:
- Riposizionamento regolare, ovvero cambiare la posizione delle persone costrette a letto
- Alzarsi e sedersi regolarmente il più possibile
- Usare materassi e cuscini morbidi
Miglioramento nutrizionale: è importante garantire un apporto energetico adeguato e assumere una quantità sufficiente di vitamine e minerali.
Terapia del dolore: le ulcere spesso causano un forte dolore che può essere trattato con farmaci. Per alcune persone è utile documentare il decorso del dolore in un diario del dolore. Inoltre, la terapia del dolore spesso migliora la mobilità, che a sua volta è utile per alleviare la pressione.
Terapia locale:
Controllo delle infezioni: se gli agenti patogeni penetrano nella ferita e la infettano, ciò rappresenta una possibile complicazione del processo di guarigione. Nei casi più gravi, provoca una sepsi (avvelenamento del sangue). Per combattere queste infezioni si utilizzano solitamente antisettici e antibiotici.
Pulizia della ferita: se negli stadi avanzati il tessuto circostante muore (necrosi), di solito viene rimosso. Poiché a volte questo provoca dolore, l'area interessata viene spesso anestetizzata localmente.
Cura della ferita: è importante pulire regolarmente la ferita, di solito due o tre volte al giorno, e medicarla adeguatamente con interventi che dipendono dalla fase di guarigione della ferita (progresso della guarigione). Di norma non si usano garze, perché potrebbero attaccarsi alla ferita, bensì un trattamento umido della ferita. Le medicazioni in poliuretano, idrocolloide o schiuma, ad esempio, sono adatte a questo scopo, in quanto mantengono la ferita umida e assorbono le secrezioni in eccesso.
Il trattamento delle ulcere da pressione richiede una gestione della ferita costante e personalizzata. Ulteriori possibilità per favorire la guarigione, a seconda delle esigenze, sono:
- Elettroterapia: utilizzando elettrodi sulla pelle, vengono erogati impulsi di elettricità al corpo, che servono a promuovere la circolazione e stimolare le cellule a rigenerarsi e ricrescere.
- Terapia sottovuoto: in questo caso la ferita viene sigillata ermeticamente e collegata a una pompa che crea una pressione negativa. Si tratta di un metodo con cui la ferita viene mantenuta costantemente umida e la secrezione della ferita defluisce in modo permanente.
- Intervento chirurgico: esso prevede l'innesto di pelle e la cosiddetta tecnica di flap-plasty. Quest'ultima agisce rimuovendo le piaghe da decubito e sostituendole con tessuto proveniente da un'altra parte del corpo. Con il trapianto di pelle, invece, la ferita aperta viene coperta con pelle proveniente da un'altra parte del corpo, favorendo così la guarigione naturale della ferita.
Cosa si può fare da soli in caso di piaghe da decubito?
Se si ritiene di aver sviluppato una piaga da decubito, è consigliabile parlarne direttamente con un medico e non aspettare che la ferita guarisca da sola. Insieme al sanitario, di solito viene elaborato un programma di trattamento adeguato.
Inoltre, in molti casi è utile utilizzare materassi e cuscini speciali, che siano particolarmente morbidi e mantengano la pressione il più bassa possibile. In molti casi gli ausili vengono prescritti dal medico e pagati dal Servizio Sanitario Nazionale.
Cercate inoltre di limitare il più possibile gli sfregamenti, evitando di trascinare e strofinare le zone colpite sul letto; in questo senso, è utile utilizzare biancheria da letto in seta anziché in cotone.
Se si soffre di incontinenza, è importante cambiare regolarmente gli assorbenti o i pannoloni, altrimenti la pelle sarà permanentemente irritata dall'urina e dalle feci ed esposta ai batteri.
Per prevenire il più possibile le ulcere da pressione è importante, oltre a mantenere uno stile di vita sano in generale, prestare attenzione a una dieta equilibrata e bere a sufficienza, per evitare che la pelle si disidrati e si stressi. Solitamente, anche le creme idratanti sono utili per mantenere la pelle elastica.
Pubblicato il: 14.11.2024
____________________________________________________________________________________________________________________________
Potrebbe interessarti anche

Depressione - riconoscere e trattare i sintomi

Obesità: cause, sintomi e trattamento
Diabete mellito: sintomi, cause e trattamento

Incontinenza urinaria - cosa fare quando la vescica non si svuota completamente?
Misurazione della glicemia - come misurare correttamente la glicemia nel caso di diabete mellito
Il nostro controllo di qualità

„Viele Menschen nehmen dauerhaft eine Vielzahl von Arzneimitteln ein. Dieses kann mit möglichen Problemen und Risiken einhergehen. Ein sicherer Umgang mit Arzneimitteln und die Aufdeckung von Problemen während der Arzneimitteltherapie sind mir daher besonders wichtig."
Die österreichisch approbierte Apothekerin Julia Schink ist im Bereich Patient Care bei Shop Apotheke für die Betreuung von Polymedikationspatienten tätig. Die Ratgeber-Texte von Shop Apotheke sieht sie als tolle Möglichkeit um die Arzneimitteltherapiesicherheit unserer Kunden zu steigern.